LA ENFERMEDAD
La Enfermedad de Parkinson es una enfermedad que afecta al sistema nervioso, el tono muscular y los movimientos. Se considera una enfermedad neurodegenerativa.
Los síntomas de la enfermedad de Parkinson se manifiestan una vez se produce una importante pérdida de las neuronas encargadas de controlar y coordinar los movimientos y el tono muscular. En la Enfermedad de Parkinson se pierden dichas neuronas a medida que las neuronas pigmentadas de la sustancia negra desaparecen, se deja de producir una sustancia llamada dopamina.
La dopamina es un aminoácido que, en el cerebro, actúa como neurotransmisor, es decir, que es capaz de transportar información desde un grupo de neuronas a otro a través de mecanismos químicos y eléctricos.
La dopamina se encarga de trasmitir información desde la sustancia negra a otras zonas de cerebro que forman entre sí un circuito de conexiones. Como consecuencia de la degeneración de la sustancia negra disminuyen los niveles de dopamina, apareciendo los trastornos característicos de la enfermedad.
Es fundamental en la enfermedad y se mantiene de forma crónica.
Es importante controlar la medicación a cada enfermo en cada momento evolutivo de la enfermedad ajustándolo según sus necesidades. La mayoría de los fármacos se presentan en comprimidos fraccionables o cápsulas y actualmente se está investigando en formas de administración más sofisticadas, desde fórmulas de liberación retardada, pequeños aparatos de infusión continua portátiles, o parches de difusión transdérmica...
El tratamiento quirúrgico de la EP viene realizándose ya desde principios del siglo XX. Se realiza mediante una técnica quirúrgica llamada cirugía estereotáxica. En los comienzos, la técnica consistía en lesionar determinadas áreas cerebrales para controlar los síntomas.
Actualmente tanto las dianas como la técnica se han modificado, de forma que ya casi no se hacen lesiones, sino que el objetivo es introducir unos electrodos en determinados núcleos cerebrales ( fundamentalmente núcleo subtalámico) que se conectan a un estimulador eléctrico programable colocado quirúrgicamente bajo la piel que actúa bloqueando el núcleo de forma eléctrica sin producir lesión neuronal. Es importante señalar algunos aspectos de esta técnica.
El primero, es que la cirugía NO es un tratamiento curativo de la enfermedad; también es importante el hecho de que no todos los enfermos son candidatos a este tipo de tratamiento, debiéndose poner siempre en manos de su neurólogo que será quién decida su idoneidad y por último, recordar que la cirugía no exime de seguir tomando tratamiento médico de forma crónica aunque probablemente, a dosis menores.
LOS SÍNTOMAS
Es el síntoma más conocido de la enfermedad y con el que todo el mundo la identifica, aunque hasta un 15% de los enfermos nunca lo desarrollarán.
Característicamente, es un temblor “de reposo”, es decir que aparece cuando el individuo se encuentra completamente relajado, llegando a bloquearse cuando se realiza cualquier movimieto. Tiene una frecuencia entre 4-6 Hz, lo que supone que el enfermo mueve la mano unas 4-6 veces por segundo.
Puede aparecer en cualquier territorio corporal, desde quedar restringido a un área concreta, (como por ejemplo una mano), hasta ser generalizado, y es tremendamente variable, de forma que se influye por factores emocionales como la ansiedad, o el nerviosismo y desaparece por ejemplo con el sueño. Algunos enfermos son capaces de controlarlo de forma voluntaria al menos durante un tiempo.
Con la evolución de la enfermedad, es característica la aparición de rigidez en las articulaciones, que al principio puede no ser advertido por el enfermo como tal y referir exclusivamente dolor a nivel de cuello, espalda u hombros o incluso calambres musculares debidos a la postura estática y flexionada de las articulaciones.
La rigidez en la enfermedad de Parkinson se compara a la que se encuentra al intentar doblar un tubo de plomo, y en ocasiones, al explorar al enfermo se encuentran unas sacudidas características mientras nos oponemos a esa resistencia a los movimientos pasivos de las articulaciones , fenómeno que se conoce como “ rigidez en rueda dentada”.
La bradicinesia en la enfermedad de Parkinson se refiere a la lentitud para iniciar y realizar los movimientos. Los que se ven más afectados son sobre todo los que exigen movimientos secuenciales, tales como abotonarse una camisa, o los que son repetitivos como lavarse los dientes o batir huevos.
También es conocido que las actividades automáticas se ven más afectadas que las aprendidas en la EP, de forma que un enfermo puede tener verdaderos problemas para echarse a andar (actividad automática), mientras que puede bailar perfectamente (actividad aprendida). La bradicinesia puede llegar a ser el síntoma más incapacitante de la EP.
Un síntoma relacionado con el anterior es la aquinesia, o reducción de los movimientos espontáneos. Es fácilmente perceptible por parte del observador, porque el enfermo presenta una disminución del parpadeo espontáneo, así como una falta de expresividad facial (hipomimia facial). Igualmente, se pierde el braceo espontáneo al caminar y reduce el caudal de movimientos espontáneos.
Los enfermos con EP tienen dificultades para mantener su equilibrio corporal y caminar. Como consecuencia (y aquí también interviene la rigidez), adoptan una postura encorvada hacia delante con los codos y las
rodillas semiflexionadas.
Algunos enfermos tienen problemas para iniciar la marcha, de forma que necesitan dar antes unos pequeños pasos para caminar con un ritmo adecuado. En la marcha típica parkinsoniana, el enfermo camina arrastrando los pies, sin bracear, y con pasitos cortos que en ocasiones se van volviendo cada vez más rápidos propulsando al enfermo hacia delante pudiendo incluso llegar a caerse (fenómeno que se conoce como festinación).
Son notables también los problemas que tienen para girar, de forma que lo hacen “en bloque” y generalmente, de forma escalonada.
Muchos enfermos aprecian que en determinados momentos, sus pies se quedan como “imantados al suelo” sin poder despegarlos, fundamentalmente ante puertas o sitios estrechos. Este fenómeno se conoce como “freezing o congelación” y es un problema importante en cuanto a génesis de caídas y soluciones terapéuticas.
Por último, los enfermos de EP pueden tener afectados los reflejos corporales que compensan una pérdida de equilibrio, siendo especialmente propensos a caídas inesperadas.
Las alteraciones de la movilidad del esófago, hacen que estos enfermos tengan dificultades para tragar alimentos, y en especial, líquidos incluyendo la saliva, que no se traga con la suficiente frecuencia siendo una de las causas que determinan el babeo en los parkinsonianos.
Ya habíamos comentado la pérdida de expresión facial en estos enfermos al hablar de la aquinesia. La inexpresividad, de debe a la rigidez y escasa movilidad de la musculatura facial y hace que se pierdan los elementos de comunicación no verbal con ellos.
La voz de estos enfermos se vuelva monótona y su volumen disminuye de forma ostensible. La causa, es la excesiva rigidez y bradicinesia de los músculos de la laringe que intervienen en la fonación.
Al igual que sucede con la marcha, en ocasiones , estos enfermos presentan una “aceleración o festinación del lenguaje” que puede resultar en un farfulleo o lenguaje ininteligible; o bien quedarse “bloqueados” produciendo silencios en la conversación o encallarse en una determinada palabra y
repetirla varias veces.
Es típica de esta enfermedad la excesiva producción de grasa que se distribuye de forma típica en áreas faciales como la frente, zona perinasal y cejas. También es notoria la presencia de sudoración excesiva en estos enfermos sin ningún desencadenante aparente.
En la EP se produce igualmente una afectación del sistema nervioso autónomo que es el que se encarga de controlar las funciones NO voluntarias del organismo tales como los latidos cardiacos, la presión arterial, los movimientos intestinales, el control de la vejiga y la función sexual.
Por eso, en estos enfermos, es común la presencia de hipotensión ortostática por una falta de adaptación de la regulación del control de la presión arterial (PA) en los enfermos parkinsonianos cuando pasan de la posición de tumbados a la bipedestación. La PA en ellos, ya de por si descendida, tiende a bajar aún más cuando se levantan, de forma que puede provocar sensación de mareo.
Los problemas en el control de los esfínteres son también habituales, de forma que el estreñimiento se produce por una reducción de la movilidad colónica y puede empeorarse con la administración de fármacos con actividad anticolinérgica; Igualmente, pueden existir problemas con el vaciado vesical, de forma que no se logra un vaciado completo asi como también se irrita con facilidad produciendo una necesidad imperiosa de vaciarla, con lo que se aumenta la frecuencia de la micción sobre todo nocturna, siendo uno de los factores que influyen en los trastornos del sueño en estos enfermos.
El cansancio excesivo, aun con actividades físicas ligeras es un síntoma muy común en estos enfermos, de forma que necesitan frecuentes periodos de descanso para realizar tareas que se antojan, a priori, triviales. Con el paso del tiempo, el enfermo, tiende a evitar esas tareas de forma que pueden pasar gran parte del día sin hacer nada.
La enfermedad de Parkinson es un trastorno motor, de forma que conceptualmente no duele, si bien es cierto que hasta casi un 40% de los enfermos expresan sensación de dolor, entumecimiento u hormigueo en cuello, hombros, brazos o piernas.
La explicación al fenómeno del dolor está en relación con la rigidez y limitación de los movimientos articulares.
La mayoría de los enfermos con EP no muestran un deterioro cognitivo, si bien es cierto que con el paso del tiempo, se aprecian ligeros problemas de concentración y ejecución de tareas, olvidos o confusión al pensar o hablar.
Aproximadamente un 15-20% de los parkinsonianos presentan una demencia franca (frente a un 7-10% de la población anciana en general), siendo más susceptibles los enfermos que desarrollan la enfermedad a edades tardías (más de 65 años.) y con una rápida evolución.
Más información
TERAPIAS
Se requiere toda una serie de tratamientos y servicios que den respuesta a las necesidades específicas que entraña la enfermedad. Por tanto,los tratamientos farmacológicos y demás técnicas médicas prescritas por el neurólogo son esenciales, pero deben complementarse con otra serie de tratamientos no farmacológicos con el fin de garantizar la mayor calidad de vida posible al afectado/a.
Hoy no es posible hablar de un tratamiento serio para los pacientes de Parkinson que no involucre las terapias complementarias; Y aunque insistimos en que la sanidad pública debe brindar un tratamiento integral a todos los pacientes sabemos que muchos pacientes sólo pueden acceder a las terapias complementarias, imprescindibles para el tratamiento del Parkinson, mediante los servicios que, sin ánimo de lucro, prestan las asociaciones de enfermos.
Los usuarios son derivados al centro a través de los diferentes órganos sanitarios:
- Equipo de Atención Primaria: Normalmente derivado por médico de atención primaria o
médico especialista del centro de salud. - Equipo de Atención Especializada: Los pacientes son asesorados por las diferentes especialidades de atención especializada, entre ellas las más comunes son: neurología, geriatría, rehabilitación etc.
- Servicios sociales.
- El Boca a boca.
- Redes sociales y medios de comunicación
La patología más común que encontramos es la anteriormente expuesta; la EP. Además, podemos encontrar otras patologías como accidentes cerebro vasculares (ACV),esclerosis múltiple, etc. las cuales son susceptibles de tratamiento de TO en el centro por cumplir categoría de enfermedades neurodegenerativas.
El papel de la Asociación se centra, principalmente, en proveer a la persona de las herramientas necesarias para encontrar el equilibrio a nivel global (físico, mental y social) centrándose en las actividades básicas, avanzadas e instrumentales de la vida diaria.
Tras una primera visita, donde se aclaran dudas, se ofrece información y se enseñan las instalaciones, se proceda a :
1. Una valoración inicial de la situación actual de cada usuario por parte de cada uno de los departamentos.
- Terapia ocupacional
- Logopedia
- Fisioterapia
- Terapia emocional
- Informe social
2. Una evaluación conjunta para conocer puntos fuertes y puntos débiles.
3. Una planificación de tratamiento centrado en las preferencias y valores de cada persona.
4. Un establecimiento de objetivos en consensuación con el usuario y el familiar.
5. Un seguimiento diario para posterior análisis de los resultados obtenidos.
6. Una revaloración semestral para conocer posibles cambios en el plan de tratamiento.
Más información
Logopedia
La logopedia es una disciplina sanitaria que se encarga de la evaluación, diagnóstico, rehabilitación y prevención de los trastornos relacionados con la comunicación, el lenguaje, el habla, la voz y las funciones orofaciales (respiración, masticación y deglución) durante todo el ciclo vital.
Por su parte, la Federación Española de Párkinson reconoce como síntomas de éste la falta de expresión facial (hiponimia), disminución de la intensidad vocal (hipofonía), dificultades respiratorias, alteración en el ritmo y la articulación del habla (disartria), alteraciones en la deglución (disfagia), exceso de salivación (sialorrea) o disminución del tamaño de la escritura (micrografía) entre otros. Teniendo en cuenta estos datos, se considera que la rehabilitación logopédica será necesaria a lo largo del desarrollo de la enfermedad de nuestros pacientes.
Recursos materiales
Área de servicios generales:
Esta área podrá ser compartida con otros servicios cuando se sitúe en un centro con actividades compatibles.
Dispondrá, al menos, de:
- Sala de recepción y espera: espacio destinado para la
recepción de los usuarios. - Aseos.
- Almacen.
Área asistencial:
Contará con una sala de consulta, exploración y tratamiento, con una superficie mínima de 12 m2. que dispondrá de una mesa de consulta con sillas confidente, así como de lavamanos, dosificador de jabón y sistema de secado individual de manos.
Equipamiento en la zona de tratamiento:
- una mesa de tratamiento
- una colchoneta
- una pizarra;
- pelotas de distintos tamaños;
- un espejo de pared y otro de mano;
- sacos de arena de 1, 2 y 3 Kg.;
- un espirómetro, si se trabaja con la voz
- un metrónomo
- un cronómetro
- un teclado musical, con extensión mínima de cuatro octavas o piano (no será exigible en caso de disponer de un programa de ordenador con escalas)
- instrumentos o juegos musicales.
- material desechable: guantes de látex y/o vinilo o material no alérgico, cepillos linguales, depresores de madera y de plástico de distintas formas, juego de espátulas guíalenguas, jeringas de distinto grosor y vendas desechables de distinto tamaño;
- material de soplo: velas, globos o pajitas;
- material de trago: tetinas de distinto tamaño y forma, cintas tensoras, varillas, material que pueda enfriarse (sólo si se trabaja con disfagias);
- un ordenador con programa de análisis de voz, tarjeta de voz o sonido que permita la grabación, registro y almacenamiento de la voz o en su defecto, otro material informático de rehabilitación (visualizadores de voz), así como micrófono y auriculares;
- cámara de fotos o vídeo
- material didáctico: fichas de rehabilitación y diccionarios de consulta, juegos didácticos y material de estimulación cognitiva, sensorial y de la percepción
- test, cuestionarios y protocolos de evaluación logopédica;
Objetivos
Debemos tener en cuenta que cada paciente es diferente, y que los objetivos de tratamiento que se plantean son distintos para cada uno de ellos. No obstante, podemos englobar una serie de objetivos generales agrupados por las diferentes áreas de actuación. Estos objetivos son los siguientes:
Objetivos referentes a la comunicación:
- Conseguir que la comunicación sea efectiva y eficiente en todos los contextos sociales.
- Aumentar la iniciativa o la intencionalidad comunicativa.
- Aplicar sistemas de comunicación aumentativa o alternativa.
Objetivos referentes a la musculatura orofacial:
- Reducir la hiponimia y mejorar la expresión facial.
- Relajar la musculaturaorofacial.
Objetivos referentes a la respiración:
- Instaurar la respiración costodiafragmáticanasal.
- Aumentar la capacidad pulmonar.
- Objetivos referentes a la fonación:
- Aumentar la intensidad vocal
- Conseguir o restablecer un tono adecuado de las cuerdas vocales.
- Lograr que el discurso tenga una entonación y prosodia adecuada en cada situación comunicativa.
- Lograr una coordinación fono-respiratoria eficiente.
Objetivos referentes al habla:
- Mejorar la articulación del habla.
- Aumentar el ritmo del habla.
- Reducir el ritmo del habla.
Objetivos referentes al lenguaje oral:
- Restablecer el lenguaje oral variado y flexible a nivel sintáctico, morfológico y léxico.
- Mejorar la comprensión del lenguaje oral.
Objetivos referentes al lenguaje escrito:
- Recuperar los requisitos o las habilidades básicas de la escritura.
- Mejorar la comprensión del lenguaje escrito.
Objetivos referentes a la deglución:
- Restablecer el tono adecuado de los músculos que intervienen en la deglución.
- Conseguir que la deglución sea oral y con texturas variadas.
- Reducir la sialorrea.
- Conseguir que la tos sea funcional y efectiva.
- Prevenir las posibles dificultades alimentarias que se puedan ocasionar por el desarrollo de la enfermedad.
Tratamiento
Para conseguir los objetivos que se han nombrado anteriormente, se realizan una serie de actividades. Aunque a continuación se desglosen de forma independiente, debemos tener en cuenta que muchas de ellas se realizan de forma global con el fin de tratar todos los síntomas en conjunto a través de un enfoque holístico.
La respiración
El tratamiento de la respiración es fundamental en nuestros pacientes ya que es la base de la fonación y la tos. Para ello, al principio se realizan ejercicios en camilla y después sentados y de pie, teniendo en cuenta siempre las capacidades del paciente. Algunas de las actividades que se realizan son:
- Ejercicios de respiración costodiafragmática. En los que se les enseña al paciente cuál es el patrón respiratorio correcto y que se intenta conseguir.
- Ejercicios de respiración por tiempos, en los que, por ejemplo, se le pide al paciente que inspire en dos tiempos y espire en otros dos. Se realizan diferentes combinaciones.
- Ejercicios de soplo, en los que se pueden utilizar velas, pajitas o incentivadores del soplo como el flow-ball o globos.
- Trabajo con espirómetro, que, además de medir la capacidad pulmonar, sirve de instrumento para aumentar la capacidad pulmonar y aporta feedback visual al paciente.
- Trabajo con peak-flow, que mide el flujo espiratorio máximo, y, por consiguiente, si el reflejo de tos es productivo o no. (Valores por debajo de los 160L/min consideran que el reflejo tusígeno no es roductivo).
Trastornos de la comunicación
Para conseguir los objetivos que se han nombrado anteriormente, se realizan una serie de actividades. Aunque a continuación se desglosen de forma independiente, debemos tener en cuenta que muchas de ellas se realizan de forma global con el fin de tratar todos los síntomas en conjunto a través de un enfoque holístico.
La musculatura orofacial
Masaje facial, que, dependiendo de si se realiza más profundo o más superficial servirá para relaja o estimular, respectivamente, la musculatura orofacial.
- Aplicación de vibración para, dependiendo de la intensidad o la presión que se aplique, estimulará o relajará la musculatura, tal y como se ha explicado en el punto anterior.
- Aplicación de calor y/o frío a través de Portable Cold & Hot hammer, basándonos en los beneficios musculares de la termoterapia que nos indican que el calor ayuda a relajar la musculatura y el frio o la combinación de frío y calor a estimularla.
- Praxias faciales, en las que se trabaja el movimiento y la coordinación de la musculatura facial.
- Imitación e interpretación de expresiones faciales.
- Aplicación de kinesiotape, que, aunque es una técnica que se utiliza muy oco, hay pacientes en los que se encuentran resultados.
La fonación
El tratamiento de la respiración es fundamental en El tratamiento de la fonación, como se ha nombrado anteriormente, comienza con el tratamiento de la respiración, ya que la respiración costoiafragmática será la base de todos los ejercicios que realizamos este objetivo, siempre que las condiciones del paciente lo permitan.
Algunos ejercicios, además, que se realizan son:
- Masaje laríngeo, ya que la tensión laríngea impide una buena fonación.
- Ejercicios de pushing con theraband, pelotas o el propio cuerpo, en los que se le pide al paciente que realice ataques vocales duros con sonidos con vocales oclusivos (p, t, k) junto con tensión muscular.
- Ejercicios con sonómetro, que nos sirve como feedbackvisual para que no disminuya la intensidad vocal.
- Ejercicios de impostación vocal.
- Estimulación del velo del paladar con ejercicios con consonantes velares (/k/, /j/, /g/) con el fin de mejorar la resonancia.
- Ejercicios de coordinación fonorrespiratoria con sílabas, palabras, frases y textos.
- Ejercicios de acentuación contrastada, en los cuales se va cambiando el acento en algunas palabras.
- Ejercicios de acentuación a través de frases en las cuales se va cambiando la palabra en la que se debe hacer énfasis.
- Ejercicios de canto.
Del habla
Para trabajar la función del habla se realizan tanto ejercicios de articulación como de control del ritmo de ésta.
Algunos ejemplos son:
- Ejercicios de articulación de vocales o consonantes aisladas.
- Ejercicios de articulación de sílabas, palabras, oraciones o textos.
- Ejercicios de silabeo de palabras o frases.
- Ejercicios de vocalización y articulación exagerada.
- Ejercicios de articulación con depresor.
- Trabalenguas.
- Uso del metrónomo para controlar el ritmo del habla.
- Ejercicios de control directo del propio paciente sobre su ritmo del habla en la conversación.
- Técnica del cuadrado, cuando el paciente no tiene gran temblor en las manos y si movilidad se lo permite. Consiste en ir dibujando un cuadrado sobre la mesa o el pantalón mientras lee o habla, en cada lado pronunciará una palabra o una sílaba.
Lenguaje escrito
En este caso, al igual que el anterior, este objetivo también se trabaja en otras disciplinas o actividades como es en el grupo de memoria. Además, el tratamiento de las terapeutas ocupacionales nos ayuda mucho para mejorar la grafía de nuestros pacientes. Los principales ejercicios que se realizan para este aspecto son:
- Ejercicios de caligrafía con distintos tamaños en los cuales debe repasar lo que está escrito.
- Ejercicios de escritura con plantilla o sin plantilla.
- Ejercicios de comprensión lectora a través de frases, textos, adivinanzas.
Lenguaje oral
Aunque el lenguaje sea una función cognitiva que también trabajen otras profesiones del equipo interdisciplinar, en las sesiones individuales de logopedia se realizan ejercicios para su estimulación y mejora.
Algunas de estas son:
- Evocación de palabras que comiencen, contengan o finalicen por un determinado fonema o sílaba.
- Evocación de palabras por categorías semánticas.
- Ejercicios de rima.
- Evocación de refranes.
- Comprensión del lenguaje oral a través de definiciones.
- Acertijos o adivinanzas.
De la deglución
Técnicas compensatorias. Modificación del entorno. Al paciente se le dan pautas que debe seguir durante las comidas como que evite istractores, coma despacio, mastique bien y lento, no hable con la boca llena, etc.
Modificación de la consistencia y el volumen de los líquidos. Si es necesario, se le recomienda el uso de aguas gelificadas y/o espesantes y se le explica cómo debe usarlos.
Estrategias posturales. A pesar de que existen muchas estrategias posturales, la que se le suele recomendar a todos los pacientes es la de barbilla hacia abajo (o barbilla hacia el pecho), ya que es la más segura
porque favorece la elevación y el cierre laríngeo. Una vez que la aprendan y la dominen se les pide que la realicen durante las comidas o durante la deglución de ciertos alimentos.
Maniobras de deglución. Se trabajan durante las sesiones de rehabilitación. Son las siguientes:
- Deglución supráglótica. Consiste en inspirar profundamente y detener la respiración con el fin de conseguir el cierre glótico, después se aproxima la barbilla al pecho para elevar la laringe y seguidamente se traga en esta posición.
- Deglución de esfuerzo. Se realiza un sobreesfuerzo voluntario y consciente a la hora de tragar con el fin de que la base de la lengua contacte con la faringe y así favorecer la propulsión del bolo.
- Deglución supra-supraglótica. En ella se combinan las dos anteriores.
- Doble deglución. Consiste en tragar el bolo y realizar una segunda deglución sin comida con el fin de evitar que queden restos de comida dispersos por la boca.
- Maniobra de Mendelson. Se eleva la laringe con la mano y después se traga. Maniobra de Masako. El paciente traga sujetando la lengua entre los dientes.
Ejercicios para reducir la tensión muscular, como el masaje laríngeo que se nombra en el apartado de fonación.
Ejercicios para aumentar la fuerza de la musculatura deglutoria. Por ejemplo:
- Tirar de la lengua con una gasa mientras que el paciente hace fuerza hacia adentro.
- Que el paciente haga fuerza con la lengua contra un depresor.
- Hacer fuerza con las comisuras labiales o los labios contra un depresor.
- Ejercicios para estimular la movilidad y la fuerza del velo del paladar que se explican en el apartado de fonación.
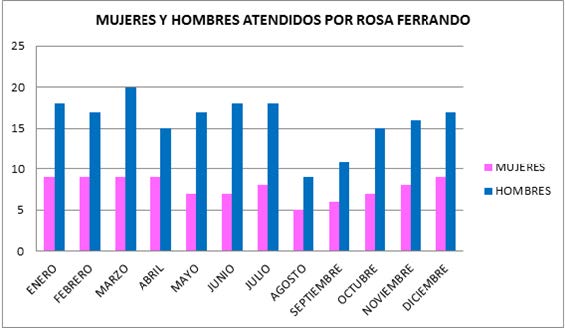

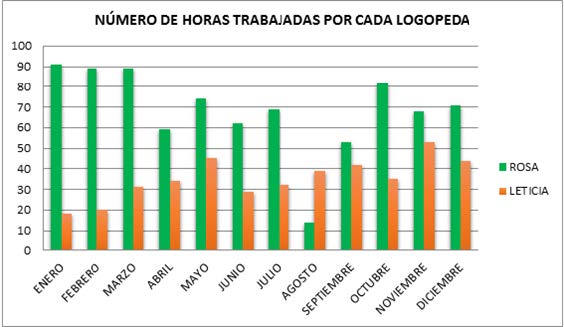
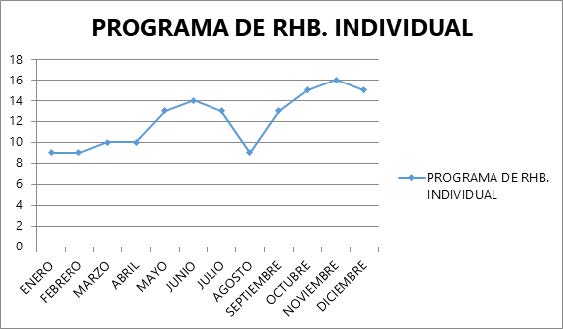
Terapia ocupacional
El objetivo general es conseguir que el usuario sea lo más independiente posible en sus actividades cotidianas, ya que la autonomía es fundamental para otorgar autoestima, empoderamiento y calidad de vida.
En cuanto a los objetivos específicos nos planteamos:
- Mejorar la amplitud de movimiento.
- Prevenir las limitaciones articulares provocadas por la rigidez.
- Mejorar y/o mantener la coordinación motriz de la extremidad superior, especialmente, las manos.
- Entrenar en las actividades básicas de la vida diaria (vestido, higiene personal, desplazamiento de un lado a otro de la cama, alimentación, etc.)
- Facilitar la planificación y disfrute de su tiempo libre y actividades de ocio.
- Mantener las destrezas/habilidades que conserva.
- Sustituir las destrezas/habilidades que ha perdido.
- Prevenir pérdida de sensibilidad y esquema corporal.
- Asesorar a la hora de adaptar la vivienda para que sea un lugar más seguro (quitar alfombras, colocar asideros o barras en el baño, quitar muebles que supongan un riesgo de caída, etc.).
- Mantener el mayor tiempo posible su puesto laboral, adaptándolo en función de sus necesidades.
- Asesorar, orientar y entrenar sobre ayudas técnicas y productos de apoyo (bastón, andadores, cubertería adaptada, productos que facilitan la acción de vestirse, etc.)
- Mejorar y mantener las funciones cognitivas.
Estos objetivos serán aplicados dependiendo de cada caso, es decir, cada paciente tiene una sintomatología diferente, por lo que los objetivos y tratamientos serán enfocados en particular de cada usuario.